A osteocondrose sem tratamento não causa apenas dor constante nas costas ou no pescoço, sensação de inspiração incompleta ou ruptura do coração. É perigoso apertar as raízes nervosas, o que pode causar paralisia, sensibilidade prejudicada, função erétil e incontinência fecal e urinária. Desenvolvendo-se na coluna cervical, a osteocondrose leva a uma deterioração no suprimento de sangue para o cérebro, o que causa dores de cabeça, tonturas e a atividade mental piora progressivamente. Além disso, as alterações que ocorrem em um segmento da coluna logo se espalham para outros segmentos e depois para toda a coluna vertebral.
No artigo, consideraremos os tipos e a classificação (graus, estágios) da osteocondrose. Isso ajudará uma pessoa com diagnóstico semelhante a entender melhor sua situação atual com o desenvolvimento dessa doença e possível tratamento.
Tipos e classificações da doença
A osteocondrose é uma violação da nutrição, a remoção de células mortas e seus produtos metabólicos (os chamados "escórias") no disco (uma camada especial de absorção de choque) entre as vértebras, bem como nas partes dos corpos vertebrais adjacente a ele por baixo e por cima.
O que é osteocondrose?
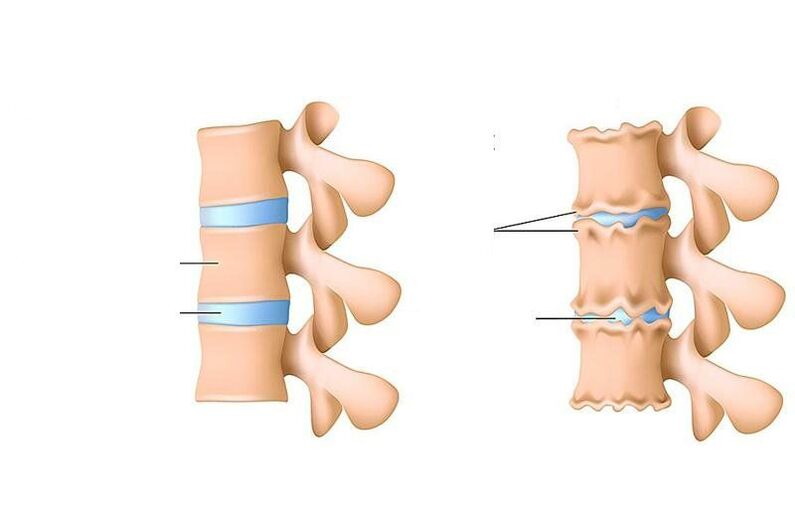
Em adultos, o diagnóstico de "osteocondrose" é entendido apenas como o desenvolvimento de processos distróficos (associados à desnutrição) na cartilagem da coluna. Se, em adultos, ocorrerem processos semelhantes à osteocondrose (afinamento do tecido cartilaginoso que reveste um e outros ossos da articulação, alterações subsequentes nos próprios ossos) ocorrerem em uma das articulações (por exemplo, na articulação do joelho), isso é chamada de osteoartrite deformante.
Na adolescência (dos 11 aos 18 anos), o termo "osteocondrose" é aplicado não apenas à coluna. Este processo é chamado de osteocondrose juvenil (jovem). Quando se desenvolve na coluna, é chamada de doença de Scheuermann. Mas também pode ter outras localizações (para mais detalhes, consulte a seção correspondente).
A classificação da osteocondrose leva em consideração:
- em que departamento a desnutrição se desenvolveu (classificação por localização);
- quão severamente o disco intervertebral é afetado (classificação da osteocondrose por períodos);
- se há agora inflamação aguda ou ela desaparece (classificação doméstica de agrupamento por estágios).
Os adultos também têm um tipo separado de osteocondrose. Esta é a doença de Kienböck em adultos (osteocondrose do osso semilunar, que está localizado entre os ossos do pulso).
O diagnóstico também pode indicar que a osteocondrose é pós-traumática. Isso significa que o início da violação da estrutura do disco intervertebral, as placas hialinas localizadas entre o corpo vertebral e o disco, bem como os próprios corpos vertebrais, foi causado por trauma. A lesão pode ser instantânea e grave (por exemplo, com um forte golpe na coluna), mas a osteocondrose pós-traumática também pode se desenvolver como resultado de uma lesão permanente de força não muito grande (por exemplo, inclinações constantes com peso em carregadores ou atletas que realizam tilts, levantando a barra sem supervisão de um treinador experiente).
Osteocondrite da coluna
A osteocondrose da coluna é dividida em vários tipos. Isso é:
- Osteocondrose da região cervical.
- Osteocondrose da região torácica.
- Osteocondrose lombar.
- Osteocondrose da região sacral.
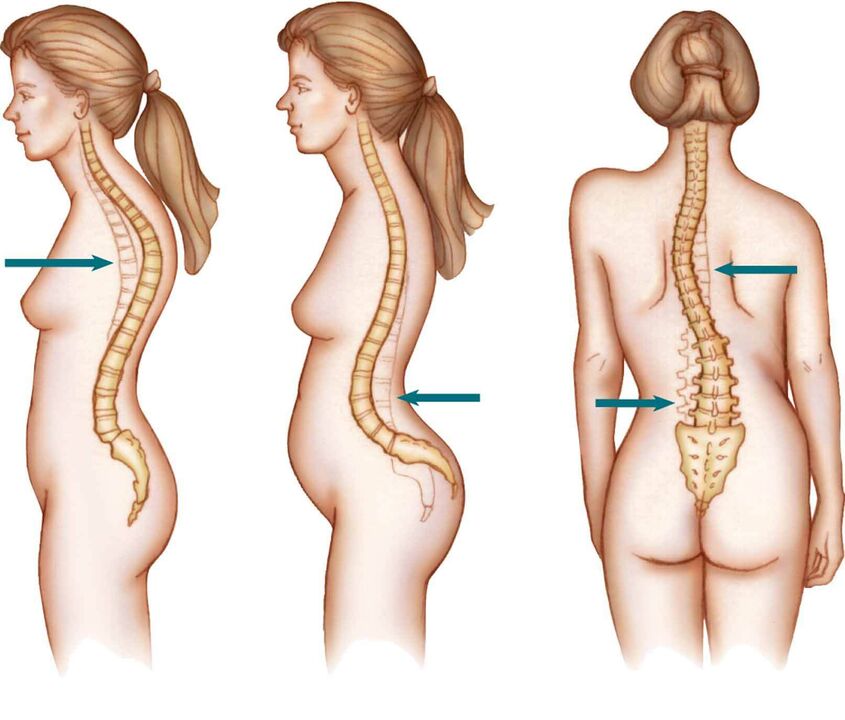
Na maioria das vezes, a osteocondrose lombar e sacral é considerada uma única doença - osteocondrose da coluna lombossacral. Isso se deve às características estruturais dessas seções das costas (consideraremos isso nas seções relevantes).
Em alguns casos, a osteocondrose do cóccix pode se desenvolver quando a cartilagem articular entre o sacro (em adultos é 5 vértebras fundidas) e o cóccix (é composto por 3-5 vértebras) é afetada. Esta doença é mais comum em mulheres após o parto espontâneo (especialmente quando a mãe tem uma pelve estreita ou o peso do feto é superior a 4 kg), mas pode se desenvolver com lesões, operações e malformações desta coluna. Devido às características estruturais da articulação sacrococcígea (ausência de um núcleo pulposo nela - área central de absorção de choque que existe entre as vértebras das regiões cervical, torácica e lombar), é mais correto chamar de dano da cartilagem articular em é artrose da articulação sacrococcígea do que a osteocondrose.
A osteocondrose também pode se desenvolver em mais de uma parte da coluna. Quando tal processo se desenvolve em mais de dois, é chamado de generalizado.
Os sintomas de cada tipo de doença são discutidos em detalhes no artigo "Sintomas e sinais de osteocondrose".
Um pouco mais sobre terminologia. Os cientistas (4) acreditam que a frase "osteocondrose intervertebral" é inaceitável. Em primeiro lugar, como resultado desse processo, os corpos vertebrais são afetados (isso é exibido no prefixo "osteo-") e a cartilagem articular - as placas terminais dos corpos vertebrais ("-condrose"). Ou seja, não só os discos intervertebrais sofrem, mas também as estruturas que os cercam. Portanto, será correto dizer "osteocondrose da coluna", e não de outra forma.
Osteocondrose da coluna cervical
A região cervical é distinguida pelas seguintes características:
- esta é a única parte da coluna onde o disco intervertebral não está em todos os lugares entre as vértebras: está ausente entre a 1ª vértebra e a parte de trás da cabeça, bem como entre a 1ª e a 2ª vértebras cervicais;
- as partes laterais das vértebras subjacentes cobrem as vértebras sobrejacentes dos lados: verifica-se que estas últimas parecem estar sentadas em uma "sela";
- as bordas dos corpos das vértebras cervicais são alongadas e parecem um gancho apontando para cima, razão pela qual são chamadas de "em forma de gancho". Tal "gancho" e uma seção da vértebra sobrejacente não estão apenas em contato: entre eles há a mesma articulação que nos membros: de cima, as superfícies articulares são cobertas com cartilagem articular e a cápsula articular envolve a articulação. Essas articulações permitem que você execute adicionais, inerentes apenas a este departamento de movimento - inclinação e rotação. Mas eles "transportam" problemas adicionais - a artrose (afinamento da cartilagem articular) pode se desenvolver neles. E é aqui que os osteófitos são formados. Isso é perigoso: fibras nervosas ou vasos sanguíneos que passam nesses departamentos podem ser espremidos por osteófitos.
Com o desenvolvimento da osteocondrose na região cervical, quando os discos intervertebrais se tornam mais finos e as próprias vértebras parecem ceder, a nutrição e a articulação entre o "gancho" da vértebra subjacente e o corpo da vértebra sobrejacente são perturbadas. Neste caso, a artrose desta articulação torna-se uma complicação da osteocondrose.
No segmento vertebral cervical, todos os tipos de movimentos são possíveis:
- extensão e flexão;
- curvas laterais;
- voltas,
enquanto o volume desses movimentos é bastante grande. Isso é um perigo em termos de desenvolvimento de osteocondrose, característica apenas da região cervical.
A maior mobilidade é observada na articulação entre a 4ª e a 5ª vértebras cervicais, assim como a 5ª e a 6ª (10, 11). A osteocondrose não afeta as superfícies articulares entre a 1ª vértebra e a parte posterior da cabeça, bem como a cartilagem articular entre a 1ª e a 2ª vértebras.
As estruturas mais importantes na região cervical são:
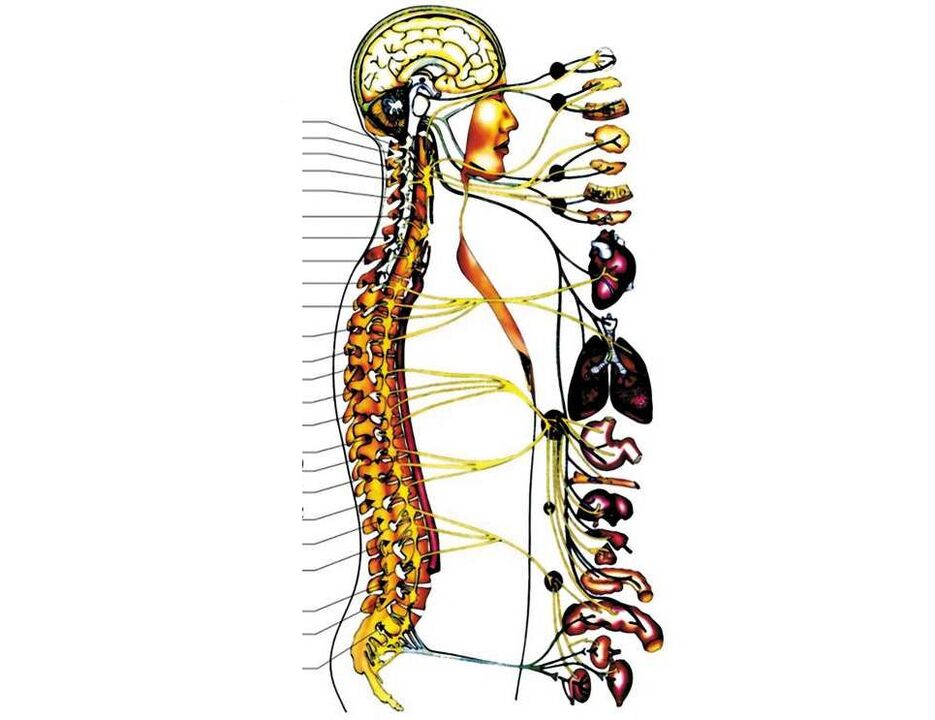
- nas superfícies laterais de todas as vértebras cervicais, em seus processos transversos, há aberturas para a passagem da artéria vertebral, levando sangue ao cérebro;
- dentro da primeira vértebra cervical (é muito diferente das vértebras cervicais "comuns") há uma transição do tronco encefálico para a medula espinhal;
- abaixo de 1 vértebra cervical, as primeiras raízes cervicais dos nervos espinhais começam a emergir da medula espinhal. Além disso, entre as duas vértebras (superior e inferior), sai um par de nervos espinhais (entre 1 e 2 vértebras, sai 1 par de nervos, entre 2 e 3 - o segundo e assim por diante). Os três primeiros vão para o pescoço e seus órgãos (glândula tireóide, faringe, laringe, traqueia), em parte para os olhos e ouvidos. O quarto par de nervos espinhais vai para o principal músculo respiratório - o diafragma, do quinto ao sétimo par eles inervam (fornecem sinais nervosos) para as mãos.
Com a osteocondrose e seu próximo estágio - uma hérnia de disco, qualquer uma dessas estruturas pode ser violada. Estas são condições muito ameaçadoras à vida. Mas na maioria das vezes, a osteocondrose se desenvolve nas regiões cervicais inferiores, infringindo 5, 6 ou 7 raízes nervosas espinhais, devido às quais a sensibilidade (tátil, temperatura, vibração) e a mobilidade de uma das mãos são perturbadas e ocorre dor nele (com aquele lado onde o forame intervertebral se estreitou).
Osteocondrose da região torácica
Esta forma de osteocondrose é bastante rara. Isto é devido à pequena quantidade de mobilidade na região torácica.
Cada uma das vértebras torácicas está conectada não apenas às vértebras (superior e inferior), mas também às costelas (cada vértebra está conectada a um par de costelas). Isso garante a estabilidade da região torácica e limita a mobilidade da coluna.
As aberturas pelas quais os nervos espinhais saem são menores do que em outros departamentos. Já o canal por onde passa a medula espinhal. Portanto, seu estreitamento ainda maior com o crescimento de osteófitos (espinhos ósseos das vértebras) pode desenvolver uma violação do suprimento sanguíneo para a medula espinhal (derrame espinhal).
Como parte das raízes torácicas dos nervos espinhais (existem 12 deles, como as vértebras), passa um grande número de nervos do sistema nervoso autônomo. Portanto, quando as fibras nervosas da região torácica são infringidas, além de interromper o funcionamento dos órgãos para os quais vão:
- da raiz entre a última vértebra cervical e a primeira torácica, parte das fibras nervosas vai para o olho (pupila, músculos circulares do olho);
- dos dois primeiros segmentos - para as mãos;
- do segundo e dos dez restantes - para os órgãos da cavidade torácica (coração, pulmões, grandes vasos), para os órgãos da cavidade abdominal (fígado, estômago) e espaço retroperitoneal (pâncreas, rins) (1),
Haverá também sintomas de perturbação do sistema nervoso autônomo: arritmias, ansiedade ou medo de parada cardíaca, sudorese, sensação de calor (os chamados "ondas de calor"), palidez, respiração rápida.
Além disso, o quarto segmento da medula espinhal, localizado no nível da 2ª vértebra torácica, é uma área crítica de suprimento sanguíneo para esse órgão. Com uma diminuição no diâmetro do canal espinhal, um acidente vascular cerebral (morte de parte da medula espinhal) se desenvolverá mais rapidamente aqui do que com a violação da medula espinhal em outros lugares.
A osteocondrose raramente se desenvolve no disco entre 1 e 2, bem como entre 2 e 3 vértebras. Mais frequentemente ocorre na região de 6-7 vértebras torácicas, onde há uma curvatura máxima para trás da coluna (cifose).
Osteocondrose da coluna lombar
A osteocondrose da coluna lombar ocorre em aproximadamente 50% dos casos. Isso se deve à grande carga nessa seção da coluna (ela tem que suportar o peso do corpo), que aumenta ainda mais com agachamentos (trabalho muscular mais mudança no centro de gravidade do corpo), levantamento de peso, alguns movimentos incorretos (por exemplo, ao jogar futebol, quando você tem que pegar a bola, realizar trabalho muscular, mover o centro de gravidade não para o centro, mas para a borda da articulação entre duas vértebras).
Além disso, a região lombar é muito móvel e conecta a coluna torácica inativa e a sacral imóvel.
Na maioria das vezes, a lesão do disco intervertebral, a partir da qual a osteocondrose começa, corresponde ao espaço entre a 4ª e a 5ª vértebras (o topo da lordose lombar é observado aqui - a protuberância da coluna), menos frequentemente - entre a 5ª lombar e 1 vértebra sacral. Esses segmentos são os mais sobrecarregados. Os discos entre a 1ª e 2ª e a 2ª e 3ª vértebras são acometidos com menor frequência, pois apresentam boa mobilidade.
Osteocondrose do sacro
A osteocondrose isolada da região sacral raramente se desenvolve. Isso se deve ao fato de que as vértebras são fundidas aqui e toda a carga é forçada a ser distribuída imediatamente para todo o departamento. A osteocondrose no sacro se desenvolve quando a região lombar sofreu (devido a osteocondrose, lesão ou outra doença), e as cinco vértebras fundidas precisam suportar o aumento da carga.
Na ausência de anormalidades da coluna vertebral, o sacro deve estar em um ângulo de 30 graus em relação ao eixo vertical do corpo para manter o equilíbrio com os ossos pélvicos inclinados. Mas se a primeira vértebra sacral se projeta um pouco mais do que o necessário (devido a uma anomalia congênita ou lesão), isso limitará o espaço para as raízes dos nervos espinhais que emergem do 1 segmento sacral, bem como os vasos. Se isso for combinado com a sacralização (o crescimento da última vértebra lombar até a primeira sacral), os locais para as raízes do 2º segmento sacral também serão reduzidos. Então a osteocondrose que se desenvolveu aqui (especialmente osteófitos posteriores) e suas complicações (hérnia intervertebral) rapidamente se farão sentir com uma síndrome de dor localizada no períneo e na parte interna das coxas.
Deve-se notar que a sacralização da coluna não ocorre imediatamente após o nascimento. A fusão da última vértebra lombar com o sacro começa aos 13-14 anos e termina aos 23-25 anos. Há situações em que a primeira vértebra sacral permanece solta durante toda a vida, desempenhando a função da 6ª lombar. Tais anomalias criam mais pré-requisitos para o desenvolvimento da osteocondrose aqui e também são frequentemente combinadas com o não fechamento (completo ou parcial) do canal sacral - um tubo curvo no qual os nervos sacrais saem da coluna através do forame sacral.
Osteocondrose da coluna cervical e torácica
A osteocondrose da coluna cervical e torácica ocorre quando uma pessoa não presta atenção ao processo distrófico desenvolvido nos discos entre as vértebras cervicais inferiores. Como resultado, "círculos na água" começam a divergir dessa "pedra" - a coluna (torácica) subjacente começa a ser envolvida no processo.
A situação em que segmentos das regiões cervical e torácica, distantes entre si, estão sujeitos a alterações no disco e nas vértebras que o circundam, desenvolve-se com menos frequência.
Osteocondrose da lombar e sacral
Todo o sacro e a última vértebra da lombar são a base de toda a coluna - eles fornecem seu suporte e experimentam a carga máxima. Se cargas adicionais cairem sobre ele, especialmente se pré-requisitos genéticos e hormonais se desenvolverem para isso, ou uma pessoa experimentar constantemente uma deficiência de microvibração, desenvolverá osteocondrose da região lombossacral (mais sobre isso pode ser encontrado aqui: "Causas da osteocondrose").
Os discos entre as vértebras lombares geralmente sofrem primeiro, depois (de acordo com o mecanismo descrito na seção anterior) o sacro é envolvido no processo. Além disso, a osteocondrose lombossacral é frequentemente chamada de condição quando a articulação entre a última vértebra lombar e o sacro sofre alterações distróficas.
Difundido ou polissegmentado
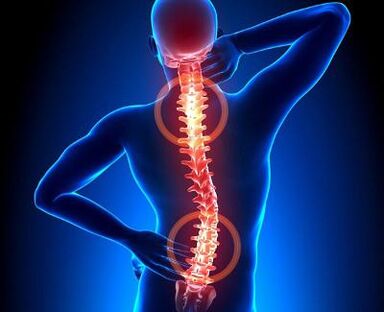
A doença se desenvolve em 12% dos casos de osteocondrose. Este é o tipo mais grave de doença, quando ocorrem processos distróficos em vários segmentos (um segmento são duas vértebras, superior e inferior, que circundam o disco intervertebral afetado) da coluna. Ambos os segmentos de um departamento (por exemplo, osteocondrose do disco entre a 4ª e 5ª e 6-7ª vértebras cervicais) e segmentos não relacionados de diferentes departamentos podem ser afetados. Por exemplo, a osteocondrose do disco entre 4-5 vértebras cervicais (C4-C5) e o disco entre 4 e 5 vértebras lombares (L4-L5) podem se desenvolver.
Como na osteocondrose polissegmentar, não acontece que uma exacerbação se desenvolva em todos os departamentos ao mesmo tempo. Na maioria das vezes, uma exacerbação se desenvolve em um departamento e depois em outro. Isso levou ao surgimento de um diagnóstico "doméstico" como osteocondrose errante. A medicina oficial não o reconhece e nomeia uma pessoa que fez esse "diagnóstico" para si mesmo estudos adicionais para entender a causa de seus sintomas.
Estágios (períodos)
A literatura moderna descreve a osteocondrose da coluna vertebral como um processo crônico propenso a recorrência. Desenvolvendo-se em uma idade jovem (principalmente como resultado de lesões ou movimentos inadequados, levantamento de peso), progride em taxas diferentes, pode desacelerar (ocorre a remissão da osteocondrose) ou pode prosseguir continuamente. Nos idosos, pelo contrário, observa-se um curso lento da doença.
Os neurologistas distinguem vários estágios (períodos) dependendo de como as estruturas do disco intervertebral são alteradas:
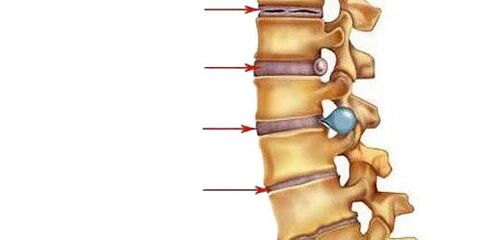
- Eu período.Aqui, há uma diminuição na quantidade de água na composição do núcleo pulposo - o centro de absorção de choque do disco intervertebral, e aparecem rachaduras em seu anel fibroso. O núcleo pulposo é deformado e deslocado posteriormente (em direção ao ligamento longitudinal posterior, que corre ao longo da superfície posterior dos corpos vertebrais). Tal movimento intradiscal do núcleo pulposo causa irritação dos nervos que passam (na região cervical - sinuvertebral). Isso se manifesta por pequenas dores no pescoço ou na parte correspondente das costas, rigidez dos movimentos, adoção de uma postura especial na qual há algum alívio da dor. Se a osteocondrose se desenvolve na região lombar, a lordose lombar é suavizada.
- II períodocaracterizada pela formação de subluxações, mobilidade patológica no segmento afetado da coluna vertebral. Isso se deve ao fato de que o tecido cartilaginoso do disco (anel fibroso), que fica ao redor do núcleo pulposo, começa a secar gradualmente - a altura do disco diminui. Onde o anel fibroso é mais estratificado, o núcleo pulposo se precipita, ajudando a desinflá-lo ainda mais (geralmente isso acontece na direção do ligamento longitudinal posterior mais fraco). Este período de osteocondrose se manifesta por dor no nível do segmento afetado, os músculos acima e abaixo do segmento estão constantemente tensos, tentando segurar as vértebras para não danificar a medula espinhal.
- III períodocaracterizada por uma ruptura completa do anel fibroso, de modo que o núcleo pulposo se move nele e se projeta entre as vértebras (forma-se uma hérnia intervertebral). O núcleo pulposo pode até prolapsar para o lúmen do canal espinhal (sequestro de disco). As cartilagens que cobrem as vértebras tornam-se mais finas devido ao fato de que a camada entre elas se torna menor. Os sintomas do estágio dependem da direção em que o disco intervertebral é deslocado: se na direção da abertura pela qual a raiz espinhal sai, serão sentidas dores que se espalham ao longo das fibras nervosas (isto é, se a osteocondrose se desenvolve no segmentos cervicais inferiores ou torácicos superiores, eles serão sentidos no braço e, se na lombar - então na perna), a sensibilidade dos órgãos inervados sofre; se na direção do canal espinhal ao longo da linha média, a dor nas costas se torna constante, a mobilidade e a sensibilidade dos membros são perturbadas, a função dos órgãos internos que recebem inervação do segmento afetado sofre, se o núcleo pulposo penetra no vértebra localizada acima ou abaixo, haverá um curso assintomático da doença;
- período IV.Os tecidos dos discos intervertebrais afetados são substituídos por tecido cicatricial, devido ao qual a mobilidade neste segmento espinhal é limitada ou perdida. Nos segmentos vizinhos, as vértebras são forçadas a se deslocar, inflamação e artrose se desenvolvem entre seus processos. Osteófitos começam a aparecer a partir dos ossos - excrescências ósseas. O ligamento longitudinal pode ossificar. As bordas das vértebras deformadas pelos osteófitos e os ligamentos ossificados próximos a elas formam uma espécie de braquetes ósseos. Isso é espondilartrose.
Quando os músculos estão envolvidos no processo, tentando estabilizar a coluna, ocorre um espasmo neles, os vasos locais são espremidos. Por causa disso, desenvolve-se edema, que comprime as raízes nervosas. Há dor. Isso é -apimentadoperíodo de doença. Se você iniciar o tratamento neste período - limite a atividade motora na seção danificada, use analgésicos (eles também são anti-inflamatórios), entãoataquea osteocondrose desaparece em 5-7 dias. Subagudo ou2 períodosdoenças.
O período subagudo dura aproximadamente 12-14 dias. Se nesta fase você não esfriar demais, não levantar pesos, não fizer movimentos bruscos, a osteocondrose entrará em remissão.
Agravamentoa osteocondrose raramente se desenvolve "por conta própria" se uma pessoa cuida de reabastecer a deficiência de microvibração no corpo (isso é alcançado com a ajuda de alta atividade motora e/ou procedimentos de fonação) e mantém suprimento sanguíneo suficiente para a área afetada.
A exacerbação da osteocondrose pode causar:
- hipotermia;
- levantamento de peso;
- estresse severo;
- movimentos bruscos;
- massagem realizada não profissionalmente;
- ingestão de álcool;
- frio;
- uma mudança brusca de calor e frio (por exemplo, mergulhar em água fria após um banho ou sauna);
- curvas frequentes;
- longa permanência em uma posição dobrada.
Graus de osteocondrose
Em seu desenvolvimento, a osteocondrose passa por certos estágios. Eles são chamados de graus e, dependendo do grau, o médico planeja o tratamento.
Para entender como a doença afeta o trabalho, a capacidade de autoatendimento, a adequação de uma pessoa, os neurologistas domésticos distinguem 5 graus de osteocondrose:
Grau |
Gravidade da dor e outros sintomas |
Violação da capacidade de trabalho e capacidade de trabalho |
|---|---|---|
1 grau |
No primeiro grau, a dor é insignificante, ocorre durante o esforço e desaparece em repouso. Apenas pontos de dor podem ser detectados. |
Salvo ao fazer qualquer trabalho |
2 graus |
A dor não é forte, aparece em repouso, aumenta com o exercício, mas se você se colocar em uma posição confortável ou parar a carga, a dor passa. No segundo grau, uma mudança na configuração da coluna é perceptível, os músculos tensos são sentidos. Mobilidade limitada da coluna |
Se estamos falando de um trabalhador de trabalho não físico ou físico leve, a capacidade de trabalho é preservada. Se uma pessoa trabalha duro, a capacidade de trabalhar é limitada. Uma pessoa é forçada a fazer uma pausa no trabalho, tenta evitar o esforço físico |
3 graus |
A dor é mais pronunciada, agravada pelo esforço. Sintomas neurológicos que violam a capacidade de trabalho são revelados. |
Violado. Somente os trabalhadores do conhecimento podem continuar trabalhando. A capacidade de realizar atividades domésticas é reduzida, mas o autocuidado e a capacidade de se mover de forma independente são preservados |
4 graus |
Além da dor intensa, também aparecem sintomas neurológicos: tontura, sensibilidade prejudicada |
Perdido para qualquer trabalho. Pode mover-se dentro das instalações, apoiando-se apenas em muletas. Ele tenta se mover apenas quando é necessário satisfazer as necessidades fisiológicas. |
5 graus |
Dor e outros sintomas são pronunciados em repouso. A pessoa é obrigada a ficar na cama. |
Perdido para qualquer tipo de trabalho. A pessoa precisa de cuidados. |
A osteocondrose da coluna, em qualquer departamento em que se forme e em qualquer grau que tenha atingido, precisa ser identificada e o tratamento adequado e oportuno prescrito. Ao mesmo tempo, o tratamento deve ser abrangente e incluir não apenas o uso de medicamentos para aliviar os sintomas, mas também outros métodos (principais) de tratamento destinados a eliminar as causas da doença.

















































